Objectifs d’apprentissage
À la fin de ce sujet, l’étudiant devrait être capable de :
- Nommer les éléments de l’évaluation d’une personne qui utilise des opioïdes.
- Décrire les concepts qui sous-tendent les soins axés sur la personne/le client.
- Décrire les stades de développement de la vie familiale et les répercussions de l’utilisation d’opioïdes sur chacun de ces stades.
- Décrire les principes qui guident les soins familiaux dans un contexte où une personne utilise des opioïdes.
- Décrire les méthodes d’évaluation des besoins communautaires en matière d’opioïdes.
Concepts clés
- L’adoption d’une approche axée sur la personne contribue à l’évaluation et à la satisfaction des besoins particuliers de celle-ci en lien avec son usage d’opioïdes.
- Il est recommandé d’adopter une méthode d’évaluation collaborative qui implique l’individu et les membres de sa famille.
- La réponse aux besoins de chacun diffère selon le stade de développement de la vie familiale où l’usage de substances se produit; les besoins et les réponses à ceux-ci évolueront ainsi en fonction du développement de la vie familiale.
- L’évaluation doit être inclusive et holistique.
- La collaboration intersectorielle est souvent nécessaire afin d’évaluer et de combler les besoins communautaires lors d’une crise des opioïdes.
Principes des soins axés sur la personne
Les soins axés sur la personne, que certains préfèrent appeler « soins axés sur le client », sont des services (p. ex., évaluations et interventions) adaptés aux besoins uniques des individus.
- La personne, ses objectifs autodéterminés et ses valeurs sont considérés dans le processus d’évaluation et de planification des interventions.
- L’approche de soins axés sur la personne est caractérisée par la reconnaissance de chaque client en tant qu’être humain unique, l’identification des forces et des difficultés, et une attention particulière au développement de la résilience.
- Les soins axés sur la personne valorisent :
- la prise de décisions collaborative;
- l’écoute active;
- le respect des préférences du client; et
- une communication transparente et claire dans un climat de respect.
- Les objectifs d’intervention propres à la personne sont réévalués régulièrement afin de confirmer qu’ils s’appliquent toujours à sa situation, qui peut évoluer avec le temps.
Il existe plusieurs modèles de soins axés sur le client. Deux sont présentés plus bas.
Huit principes des soins axés sur le patient
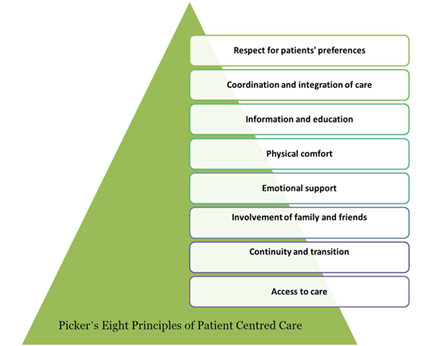
Les huit principes sont présentés sous une forme de pyramide. À partir de la base de la pyramide, ces principes sont : 1) accès aux soins, 2) continuité et transition, 3) engagement de la famille et des amis, 4) soutien émotionnel, 5) confort physique, 6) information et éducation, 7) coordination et intégration des soins, et 7) respect pour les préférences du patient.
(Picker, 1993). Utilisé avec la permission de: Institute for Patient- and Family-Centered Care: www.ipfcc.org.
Le cadre conceptuel pour les soins axés sur le client de Mead et Bower (2000) décrit cinq dimensions conceptuelles sur lesquels reposes les soins axés sur le client.
Soins axés sur le client : un cadre conceptuel
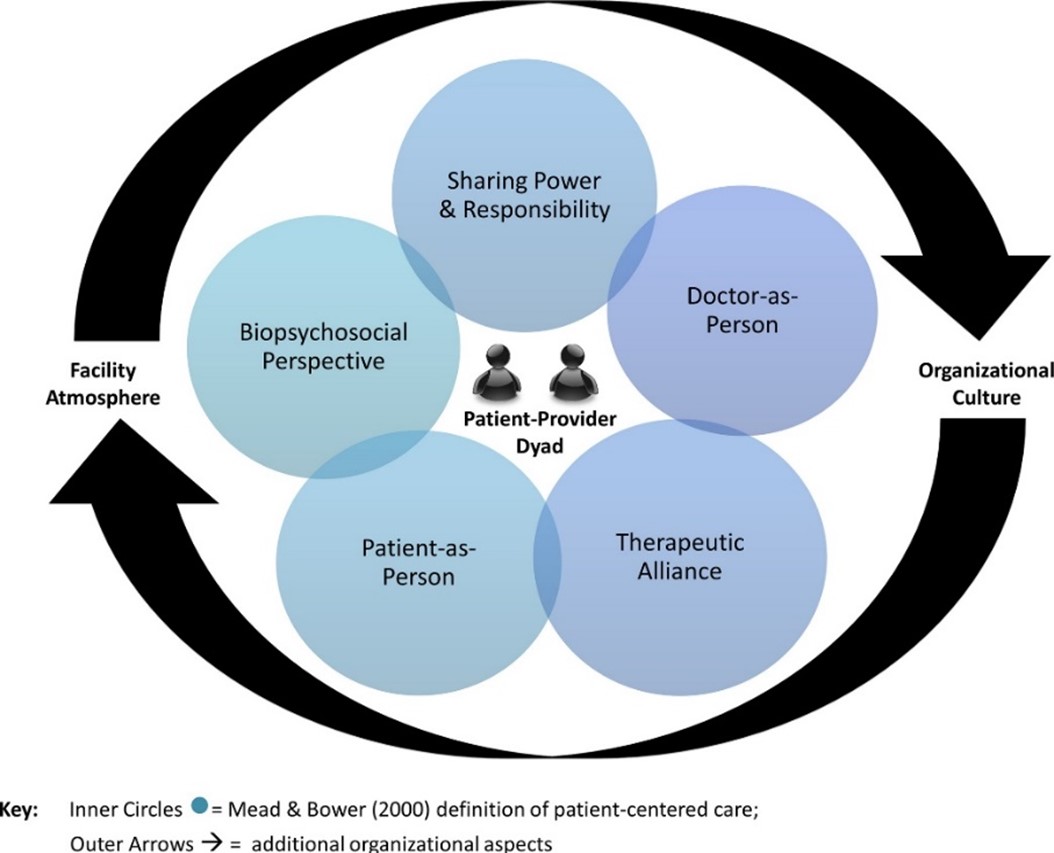
(Mead & Bower, 2000)
Voici les cinq éléments du modèle de Mead et Bower (2000) :
- Une perspective biopsychosociale (c.-à-d., une compréhension des maladies du client dans un contexte biopsychosocial plus large);
- Le client comme personne (c.-à-d., une compréhension du vécu de l’individu en lien avec la maladie);
- Le partage du pouvoir et des responsabilités (y compris la prise de décisions collaborative);
- L’alliance thérapeutique (c-à-d., l’importance de la relation entre le prestataire de soins et le patient, une entente commune concernant les objectifs de traitement et la perception par le client que le prestataire de soins est une personne attentionnée et sympathique)
- Le médecin comme personne (c.-à-d., une attention portée à l’influence des qualités personnelles du médecin ainsi qu’avoir conscience de ses réactions émotionnelles et de sa position de pouvoir et de privilège)*
*Depuis la parution de l’article de Mead et Bower, le terme prestataire de soins a été élargi pour inclure d’autres prestataires de soins de santé et de services sociaux, notamment les infirmières et infirmiers, les pharmaciennes et pharmaciens, les travailleuses sociales et travailleurs sociaux, les adjointes et adjoints au médecin et les infirmières praticiennes et infirmiers praticiens.
L’importance de l’évaluation
L’évaluation est une première étape importante dans tous les cas d’usage d’opioïdes, car elle fournit un contexte et permet de mieux comprendre la personne utilisatrice. Elle sert aussi de fondation pour la planification de toute intervention ou de tout traitement.
Considérations préalables à l’évaluation
- Le prestataire de soins de santé et de services sociaux doit effectuer l’évaluation globale dans le contexte d’une compréhension approfondie des troubles liés à l’usage d’opioïdes.
- Bien que l’identification des problématiques fasse partie de l’évaluation, il faut aussi considérer les forces et la résilience.
- Au moment de l’évaluation, le prestataire de soins de santé et de services sociaux doit s’assurer que l’espace physique constitue un milieu accueillant et sécuritaire
- Il doit également s’assurer de créer un milieu respectueux lors des évaluations virtuelles ou à distance.
- L’environnement devrait assurer la protection de la vie privée de la personne et être sans distractions (p. ex., bruits provenant du corridor, porte ouverte, manque de sièges confortables ou interruptions non essentielles causées notamment par un téléphone cellulaire)
- Un environnement accueillant peut aider une personne à se sentir en sécurité pour divulguer en toute aise des faits d’allure embarrassante ou susceptibles d’engendrer un jugement
- L’acceptation du patient dépend nécessairement de l’attitude du prestataire de soins de santé et de services sociaux. Ce dernier devrait donc adopter un ton chaleureux et ouvert, en portant attention au rythme de ses questions et au temps alloué pour répondre sans presser la personne ni créer de sentiment d’urgence.
Éléments de l’évaluation en lien avec l’usage d’opioïdes
L’évaluation peut inclure divers éléments, y compris les antécédents de santé mentale, les antécédents en matière d’utilisation de substances et de traitement pour des troubles liés à l’utilisation de substances, les antécédents sociaux, familiaux et médicaux, ainsi que les capacités d’adaptation, la résilience et les forces.
Antécédents de santé mentale
(SAMHSA, 2007)

Il est essentiel d’évaluer les troubles concomitants de santé mentale, car de tels problèmes sont courants chez les personnes ayant un trouble lié à l’utilisation de substances. La présence d’un trouble de santé mentale peut compliquer le traitement et avoir des répercussions sur le pronostic et le rétablissement.
Les troubles liés à l’utilisation de substances peuvent, par exemple, provoquer une dépression ou des troubles d’anxiété, ou en imiter les symptômes.
- Dans une étude, près de 20 % des clients toxicomanes recevant des soins primaires et participant à l’étude souffraient également d’une dépression majeure.
Si l’abstinence peut contribuer à réduire la dépression et les troubles d’anxiété causés par l’utilisation de substances, il est possible que celles-ci nécessitent tout de même un traitement
- Il est recommandé de dresser un historique approfondi de la relation entre les symptômes psychiatriques d’une personne et ses périodes de consommation et d’abstinence afin de bien planifier sa prise en charge ou d’explorer ses options de traitement.
Antécédents en matière d’utilisation de substances
(SAMHSA, 2007)

L’évaluation des antécédents en matière d’utilisation de substance peut permettre de mesurer l’ampleur de l’utilisation d’opioïdes, d’alimenter la planification du traitement, de définir des contre-indications et de cerner les répercussions de cette consommation sur la vie et les relations de la personne.
- L’évaluation des antécédents en matière d’utilisation de substances porte attention à la sévérité de l’utilisation par l’examen des facteurs historiques d’utilisation de substances, y compris l’âge et le contexte de la première utilisation, la voie d’exposition (p. ex., injection) et l’historique de tolérance, notamment les questions liées au sevrage, aux mélanges de drogues et aux surdoses.
- L’examen de ces antécédents devrait aussi se pencher sur les habitudes d’utilisation actuelles, de sorte à alimenter la planification du traitement.
- Les questions de l’évaluation devraient permettre d’identifier les drogues utilisées par la personne, y compris l’alcool et le tabac, ainsi que la fréquence, l’utilisation la plus récente et l’intensité de cette utilisation.
L’évaluation devrait indiquer de façon compréhensive les répercussions négatives de l’utilisation de substances sur la personne; et si son utilisation a :
- eu des effets sur sa santé physique;
- eu des effets sur sa santé mentale;
- affecté ses relations familiales et professionnelles;
- entraîné des problèmes juridiques; et
- affecté sa situation résidentielle.
Antécédents en matière de traitement
(SAMHSA, 2007)

- L’évaluation devrait aussi comprendre des renseignements sur les efforts déployés par le patient pour se faire traiter ou cesser par ses propres moyens de consommer.
- L’évaluateur devrait s’informer des événements et des comportements qui ont mené la personne à une rechute après une période d’abstinence.
- De même, l’examen exhaustif des caractéristiques des tentatives réussies pour arrêter de d’utiliser des substances peut aider à orienter les décisions liées au plan de traitement.
- Les questions devraient s’attarder au type de milieu de traitement, à l’utilisation ou non de groupes de soutien par le passé, ou encore à leur utilité potentielle, ainsi qu’aux autres stratégies de prévention des rechutes employées par la personne.
Antécédents sociaux
(SAMHSA, 2007)

La planification du traitement peut aussi être facilitée par la cueillette de renseignements sur les environnements sociaux et les relations de l’individu.
- Les facteurs sociaux peuvent influencer :
- l’engagement dans le traitement et le maintien de celui-ci;
- la planification du traitement; et
- le pronostic.
- Les questions à ce niveau devraient toucher à des sujets tels que l’accessibilité à des moyens de transport, les besoins en lien avec les services de garderie, la stabilité du logement et les démêlés avec la justice ou le monde criminel.
- L’évaluation devrait prendre en considération la situation d’emploi et la qualité du milieu de travail (positif ou négatif par rapport au stress).
- L’évaluateur devrait s’informer des relations étroites et/ou continues avec d’autres personnes qui utilisent des opioïdes.
- L’évaluateur devrait également s’informer de l’utilisation de drogues des gens qui côtoient la personne ou habitent avec elle. À NOTER : il est essentiel d’obtenir le consentement écrit de la personne avant d’obtenir ces renseignements.
- L’évaluation doit tenir compte de l’identité ou des identités sexuelles de la personne.
- La sécurité du milieu de vie (présence de violence, d’abus ou de négligence) devrait être évaluée, car les troubles liés à l’utilisation de substances augmentent considérablement le risque de violence conjugale. Il est recommandé de s’enquérir de tout cas de violence conjugale auprès de toutes les femmes admises pour un traitement.
Antécédents familiaux
(SAMHSA, 2007)

Dans cette sous-section, l’évaluateur pose des questions ouvertes sur les antécédents en matière d’utilisation de substances des parents, des frères et sœurs, des partenaires et des enfants de la personne.
- Les recherches démontrent que l’un des plus grands facteurs de risque pour commencer à utiliser des opioïdes est d’avoir un parent aux prises avec un troubles lié à l’utilisation de substances.
- L’évaluateur devrait tenir compte des traumatismes et douleurs intergénérationnels.
- Il importe d’impliquer la famille dans l’évaluation initiale.
- Des facteurs génétiques, l’exposition à l’utilisation de substances à la maison durant l’enfance, ou la combinaison de ces deux facteurs peuvent contribuer à la l’utilisation/mauvaise utilisation de substances.
Des questions ouvertes et stimulant la réflexion encouragent les clients à explorer leurs propres expériences. Posez des questions telles « De quelles manières l’oxycodone a-t-elle affecté votre vie? ». Les questions fermées qui se répondent par oui ou non, comme « L’oxycodone vous a-t-elle déjà causé des problèmes familiaux? », peuvent donner une impression de jugement aux clients déjà embarrassés ou sur la défensive. Les questions fermées n’aident pas les clients à prendre conscience de leurs propres circonstances et motivations ni à en parler, pas plus qu’elles ne les encouragent à identifier les conséquences de leur utilisation de substances.
À NOTER : L’évaluation comprend aussi un examen physique, mais cet élément dépasse la portée du présent module.
L’importance d’impliquer la famille
« Nul ne peut comprendre la dépendance à partir d’un seul point de vue. Il s’agit d’une affection humaine complexe ancrée dans l’expérience d’une personne, ses antécédents familiaux sur plusieurs générations et le contexte culturel et historique où ont évolué la personne et sa famille. »
- L’implication des conjoints et des membres de la famille s’intègre dans une approche holistique qui s’éloigne de la perspective selon laquelle l’utilisation de substances est vue comme une action ou un comportement isolé.
- Lorsqu’on parle de membres de la famille, il ne s’agit pas uniquement de personnes avec lesquelles il y a un lien biologique; la nature même de l’utilisation de substances rompt les relations et la communication au point où la personne qui consomme pourrait ne plus avoir de contact avec les autres membres de sa famille.
- Même si l’utilisation de drogues est traditionnellement reconnue comme une maladie familiale, jusqu’à tout récemment, les approches de traitement se concentraient surtout les façons de soutenir la personne aux prises avec le trouble.
- Même si les membres de la famille sont souvent considérés comme le réseau de soutien de la personne qui consomme, il est possible qu’ils fassent eux-mêmes face à leurs propres difficultés, ce qui les amène à se sentir vulnérables.
- Pour cette raison, il est crucial de mobiliser tant la personne que les membres de sa famille dès le début, à commencer par l’évaluation, de sorte que toutes les personnes impliquées dans la situation se sentent écoutés et soutenus.
- Les membres de la famille détiennent des informations utiles quant aux situations ou aux expériences susceptibles d’avoir mené à l’utilisation d’une substance, mais aussi quant à son évolution ou à son maintien
- De tels renseignements sont habituellement recueillis à l’étape de l’évaluation et leur collecte repose notamment des théories telles que :
- la théorie de l’attachement (Schindler, 2019);
- la théorie de la Thérapie brève familiale stratégique (BSFT) (Szapocznik et al., 2013);
- ainsi que sur des approches telles que :
- des soins sensibles aux traumatismes (Centre canadien de lutte contre les toxicomanies, 2014); ou
- des soins axés sur la personne.
- De tels renseignements sont habituellement recueillis à l’étape de l’évaluation et leur collecte repose notamment des théories telles que :
- Puisque l’utilisation de substances est souvent associée à la violence et aux traumatismes intergénérationnels, certains membres de la famille pourraient douter de la marche à suivre en raison de problèmes antérieurs non résolus.
- Des études montrent les tendances de l’utilisation de substances et de réadmission dans les services de traitement d’une génération à l’autre par rapport au sexe, à l’origine ethnique, à la situation d’emploi et à la région géographique (Association des infirmières et infirmiers autorisés de l’Ontario, 2015).
L’importance du stade de développement de la vie familiale
La compréhension du stade de développement de la vie familiale peut faciliter l’évaluation des besoins de la personne et de sa famille.
- Carter et McGoldrick (1989) ont défini huit stades de développement de la vie familiale et les activités de développement qui s’y rattachent, comme illustré dans le tableau 1.
- L’utilisation de substances peut empêcher ou freiner la progression d’un stade à l’autre, et ce, selon le moment où cette utilisation devient problématique.
- Lorsqu’une famille cesse d’évoluer et de progresser dans les stades de développement de la vie familiale, ses membres peuvent manifester des symptômes malsains, comme l’utilisation ou l’abus de substances, tel qu’illustré dans le tableau 1.
- Les habitudes de communication familiale se transforment en présence de troubles liés à l’utilisation de substances, ce qui fragilise le sentiment de soutien, de confiance, d’honnêteté, d’acceptation et d’empathie.
- La stigmatisation associée à l’utilisation d’opioïdes peut entraîner l’isolement de la personne et de sa famille, ce qui peut faire perdurer le problème et entraver toute recherche d’aide.
- Le fait d’inclure les membres de la famille à l’étape de l’évaluation peut permettre de comprendre comment ceux-ci s’adaptent à l’utilisation de substances et mener au développement de méthodes saines de communication et de guérison.
- Il est important d’encourager les gens à parler des émotions en lien avec leurs expériences familiales, car cet exercice les aide à briser le silence souvent associé au fait de vivre avec un trouble lié à l’utilisation de substances. Il leur permet aussi de prendre conscience des modèles de pensée et de comportements qui contribuent à cette consommation au sein de l’unité familiale, ou qui l’entretiennent.
Le tableau 1 présente les stades de développement parcourus par une famille et les changements causés par la présence d’un trouble lié à l’utilisation de substances.
| Stade | Activités de développement | Impact des troubles liés à l’utilisation de substances |
|---|---|---|
| Stade 1 : Personnes mariées, sans enfant | Établir un mariage sain avec des limites entre le couple et la famille d’origine. | Mauvaise communication, atteinte à l’intimité émotionnelle et physique, aggravation des conflits. |
| Stade 2 : Couples en âge de procréer, attendant un enfant, ou ayant un enfant en bas âge | Créer un foyer chaleureux et sécuritaire pour un bébé et ses parents. Établir un lien solide avec l’enfant. | Foyer non sécuritaire sur le plan physique ou émotionnel en raison des troubles et des changements d’humeur; fragilité du lien avec l’enfant. |
| Stade 3 : Famille ayant des enfants d’âge préscolaire | S’adapter aux besoins des enfants d’âge préscolaire, favoriser leur croissance et leur développement. Gérer le manque d’énergie et l’absence de vie privée. | Inconstance dans les habiletés parentales et les soins, potentiel d’abus, négligence, implication des services de protection de la jeunesse, retrait des enfants, conflit conjugal. |
| Stade 4 : Famille ayant des enfants d’âge scolaire | S’intégrer à la communauté des familles ayant des enfants d’âge scolaire. Favoriser l’éducation des enfants. | Besoins pédagogiques des enfants insatisfaits, potentiel de violence conjugale, conflits à la maison. |
| Stade 5 : Famille ayant des adolescents | Établir un équilibre entre la liberté et les responsabilités. Établir des relations saines avec les pairs. Définir des objectifs scolaires et professionnels. | Adolescents susceptibles de suivre l’exemple du parent ayant un trouble lié à l’utilisation de substances; difficulté des enfants à établir des relations saines avec leurs pairs à cause de l’altération de l’attachement en bas âge; problèmes à l’école/avec la justice et conflits familiaux; anxiété, dépression ou troubles d’opposition. |
| Stade 6 : Famille dont les enfants plus âgés (jeunes adultes) sont autonomes | Laisser partir les jeunes adultes avec un soutien adéquat. Maintenir un port d’attache accueillant. Les jeunes adultes établissent leur carrière. | Jeunes adultes incapables de quitter le nid familial parce qu’ils manquent d’autonomie, conflits relationnels. |
| Stade 7 : Parents d’âge moyen | Reconstruire le mariage. Maintenir des liens avec la nouvelle génération. | Conflit conjugal, jeunes adultes susceptibles de se déconnecter des parents et de ne pas les vouloir dans l’entourage de leurs propres jeunes enfants. |
| Stade 8 : Parents vieillissants | Gérer le deuil et vivre seul. Mettre la clé au domicile familial ou s’adapter à la retraite. | Isolement et dépression susceptibles de mener à un trouble lié à l’utilisation de substances, ou vice versa. |
Source : Lander et al. (2013)
En quoi consistent les soins familiaux?
- Les personnes déterminent elles-mêmes qui elles considèrent comme des membres de la famille. Une famille comprend le réseau solidaire des proches ainsi que les autres personnes considérées comme des membres de cette famille par le client.
- Les soins familiaux forment une approche qui se poursuit au-delà de l’évaluation et comprend le soutien continu des membres de la famille (tels qu’identifiés par la personne qui utilise des drogues) à travers diverses étapes de traitement et de rétablissement.
- Les étapes/éléments du traitement comprennent :
- le traitement clinique;
- le soutien clinique; et
- les services de soutien communautaire adaptés :
- à l’utilisation de substances;
- à la santé mentale;
- à la santé physique;
- aux besoins développementaux, sociaux, économiques, environnementaux, et en matière de logement
- Les étapes/éléments du traitement comprennent :
- Le traitement repose sur les besoins et les ressources de chaque famille. Les objectifs, les interventions (genre, durée, fréquence, lieu) et les méthodes associés aux services peuvent varier selon les forces et les besoins des membres de la famille.
- Comme les familles sont dynamiques, le traitement doit aussi l’être. Il doit être en mesure de s’adapter à une évolution ou à des changements dans le niveau d’engagement de la famille. Le moment choisi pour participer, la durée de la participation et les motivations peuvent varier selon d’un membre de la famille à l’autre.
- Le conflit est inévitable, mais a souvent une solution. La famille doit jongler avec des priorités divergentes et équilibrer les besoins de ses membres.
- La satisfaction des besoins complexes d’une famille nécessite la coordination de divers systèmes. Les familles aux prises avec des troubles liés à l’utilisation de substances sont souvent impliquées dans plusieurs systèmes de prestation de services (p. ex., protection de la jeunesse, santé, justice pénale, éducation).
- Les troubles liés à l’utilisation de substances sont chroniques, mais traitables. Le processus de traitement est progressif; il oriente la personne et sa famille vers le rétablissement.
- Le traitement comprend un vaste continuum de stratégies et de programmes conçus pour gérer la dépendance, atténuer les effets nocifs liés à l’utilisation de substances et ramener la famille à un mode de fonctionnement sain.
- Les thérapies comportementales, le renforcement de la motivation, les interventions pharmacologiques et la gestion de cas sont des éléments de traitement courants.
- Les services doivent être adaptés au genre et à la réalité culturelle. Les services doivent s’appuyer sur des connaissances et des compétences qui correspondent au contexte de la personne et de la famille
- Les services adaptés au genre tiennent compte des caractéristiques uniques liées au déclenchement de l’usage par les femmes, aux effets de cet usage, à l’historique de traumatismes et aux troubles concomitants de santé physique et mentale propres à la femme, ainsi qu’à d’autres enjeux d’ordre thérapeutique, notamment la primauté, l’importance et la continuité des relations.
- Il est crucial d’assurer un milieu sécuritaire pour tous les membres de la famille. Il est aussi primordial d’offrir des services et un milieu de traitement sensibles aux traumatismes et en tenant compte
- Le traitement doit promouvoir la création de systèmes familiaux sains. Ces systèmes comprennent :
- une structure;
- des rôles; et
- une bonne communication.
Ces éléments permettent à la famille de fonctionner en tant qu’unité tout en respectant les besoins de chaque membre.
Les besoins des collectivités et des réseaux de soutien
En réaction à la crise des opioïdes, de nombreuses collectivités ont élaboré des plans complets impliquant plusieurs secteurs et incluant diverses activités axées sur la prévention, le traitement, la réduction des méfaits et les interventions des autorités policières ou de la justice, et ce, à divers niveaux socioécologiques.
- Les problèmes liés à l’utilisation d’opioïdes touchent divers secteurs : la médecine, la santé, le bien-être, le logement, l’emploi, le soutien personnel et familial, les autorités policières, etc. Il est impératif pour les personnes et les organismes au sein de chaque secteur et d’un secteur à l’autre de connaître et de comprendre le rôle de tous, de collaborer et d’éviter les messages et les actions contradictoires.
- Les besoins des collectivités varient parmi la population et les secteurs qui influent sur les déterminants sociaux de la santé. Les besoins distincts de chaque collectivité peuvent nécessiter l’action et la collaboration de divers secteurs.
- Plusieurs régions et municipalités s’efforcent d’établir une coopération entre les secteurs et de coordonner celle-ci avec la mise en place de cellules antidrogue ou de stratégies de lutte contre les drogues.
- L’une des premières stratégies en lien avec les substances a été développée à Vancouver en 2000, et par la suite adoptée par d’autres villes et municipalités.
- Cette stratégie préconise une approche en quatre volets :
- Prévention;
- Traitement;
- Intervention;
- Réduction des méfaits.
- Cette stratégie préconise une approche en quatre volets :
- Pour lire une description de chaque volet, accompagnée d’exemples, cliquez sur ce lien (en anglais) : Four Pillars (Haliburton, Kawartha Lakes, Northumberland Drug Strategy, s.d.).
- Plusieurs régions et municipalités ont élaboré des stratégies de lutte contre les drogues adaptées aux besoins d’une collectivité spécifique, conçues pour orienter l’amélioration des services et des approches liés à l’utilisation de substances.
- Depuis 2015, en réaction à la crise des opioïdes, nombre d’entre elles ont formé des cellules spécifiques aux opioïdes.
- Par exemple, dans la région de Waterloo, en Ontario, la Waterloo Region Integrated Drugs Strategy s’est associée aux services d’urgence et à la santé publique de la région pour créer un plan d’intervention relatif aux opioïdes (Waterloo Region Integrated Drugs Strategy Special Committee on Opioid Response, 2018).
- Les auteurs d’une revue exploratoire ont constaté que les plans d’intervention communautaires sont souvent dirigés par des agences de santé publique et des organismes communautaires (Leece et al., 2019).
- Les membres des collectivités devraient connaître tous les organismes de leur région qui fournissent des services en réponse à la crise des opioïdes.
- La participation de plusieurs partenaires est requise (soins de santé, autorités policières, santé publique), ainsi que la formation de comités consultatifs pour renforcer le processus décisionnel.
- Le financement provient le plus souvent de la province ou du territoire concerné, mais aussi d’autres sources, notamment d’organismes sans but lucratif, du secteur privé et de bourses universitaires.
- L’utilisation de la naloxone, la surveillance des données et l’offre de formations sur les surdoses font le plus souvent partie des stratégies mises en place.
Questions
Associez chaque stade de développement de la vie familiale à un impact de la l’utilisation de substances intensifiée lors des périodes d’utilisation d’opioïdes.
Personnes mariées, sans enfantFamille ayant des enfants d’âge préscolaire
Famille ayant des adolescents
Parents vieillissants
Correct! Voici les réponses correspondantes pour les bons stades du développement des familles et le trouble lié à l’utilisation de substances :
- Personnes mariées, sans enfant → Mauvaise communication
- Famille ayant des enfants d’âge préscolaire → Potentiel d’abus et de négligence
- Famille ayant des adolescents → Difficulté à établir des relations avec les pairs
- Parents vieillissants → Isolement et dépression
Incorrect. Voici les réponses correspondantes pour les bons stades du développement des familles et le trouble lié à l’utilisation de substances :
- Personnes mariées, sans enfant → Mauvaise communication
- Famille ayant des enfants d’âge préscolaire → Potentiel d’abus et de négligence
- Famille ayant des adolescents → Difficulté à établir des relations avec les pairs
- Parents vieillissants → Isolement et dépression
Références
Association des infirmières et infirmiers autorisés de l’Ontario. (2015). Engaging clients who use substances.
Balint, E. (1969). The possibilities of patient-centered medicine. The Journal of the Royal College of General Practitioners, 17(82), 269–76. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2236836/
Carter, B., et McGoldrick, M. (éditeurs). (1988). Overview. The changing family life cycle: A framework for family therapy (2e éd., pp. 3–28). Gardner Press.
Centre canadien de lutte contre les toxicomanies. (2014). Trousse pour soins sensibles au traumatisme. https://www.ccsa.ca/fr/trousse-pour-soin-sensibles-au-traumatisme-serie-les-principes-de-base-de
Center for Substance Abuse Treatment (disponible en anglais seulement). (2004). What is substance abuse treatment? A booklet for families. https://store.samhsa.gov/system/files/sma14-4126.pdf
Dardess, P., Dokken, D. L., Abraham, M. R., Johnson, B. H., Hoy, L., et Hoy, S. (2018). Partnering with patients and families to strengthen approaches to the opioid epidemic. Institute for Patient- and Family-Centered Care. https://www.ipfcc.org/bestpractices/opioid-epidemic/IPFCC_Opioid_White_Paper.pdf
Fortin VI, A. H., Dwamena, F. C., Frankel, R. M., et Smith, R. C. (2002). Smith’s patient-centered interviewing: An evidence-based method (3e éd.). McGraw-Hill Companies.
Goulao, J., et Stover, H. (2012). The profile of patients, out-of-treatment users and treating physicians involved in opioid maintenance treatment in Europe. Heroin Addiction & Related Clinical Problems, 14(4), 7–22. https://www.researchgate.net/publication/261879267_The_profile_of_patients_out-of-treatment_users_and_treating_physicians_involved_in_opioid_maintenance_treatment_in_Europe
Haliburton, Kawartha Lakes, Northumberland Drug Strategy. (s.d.). Drug strategy: Four pillars. http://hklndrugstrategy.ca/four-pillars/
Lander, L., Howsare, J., et Byrne, M. (2013). The impact of substance use disorders on families and children: From theory to practice. Social Work in Public Health, 28(3–4), 194–205. https://doi.org/10.1080/19371918.2013.759005
Leece, P., Khorasheh, T., Paul, N., Keller-Olaman, S., Massarella, S., Caldwell, J., Parkinson, M., Strike, C., Taha, S., Penny, G., et Henderson, R. (2019). “Communities are attempting to tackle the crisis”: A scoping review on community plans to prevent and reduce opioid-related harms. British Medical Journal, 9(9), e028583.
Lipkin, M. (1984). Suggestion and healing. Perspectives in Biology and Medicine, 28(1), 121–26. https://doi.org/10.1353/pbm.1984.0007
MacPherson D. (2001). Framework for action: A four-pillar approach to drug problems in Vancouver. City of Vancouver. https://www.researchgate.net/publication/242480594_A_Four-Pillar_Approach_to_Drug_Problems_in_Vancouver
Maté, G. (2015). Foreward. In M. Herie et W. Skinner (éditeurs), Fundamentals of Addiction. (3e éd., pp. xiv-xvii).
Mead, N., et Bower, P. (2000) Patient-centredness: a conceptual framework and review of the empirical literature. Social Science & Medicine, 51, 1087–110.
Nicolaidis, C. (2011). Police officer, deal-maker, or health care provider? Moving to a patient-centered framework for chronic opioid management. Pain Medicine, 12(6), 890-897. Extrait de https://doi.org/10.1111/j.1526-4637.2011.01117.x
Picker. (1993). Principles of patient-centered care. https://www.picker.org/about-us/picker-principles-of-person-centred-care/
Quantum Units Education. (n.d.). Opioid use disorder: Medication, screening and assessment for social workers.
Rezai-Zadeh, K. P., Engstrom, R. N., Sharma, A., Chen, Y., Chu, J., Cox, R. P., et Lee, M. T. (2019). Generational trends and patterns in readmission within a statewide cohort of clients receiving heroin use disorder treatment in Maryland, 2007–2013. Journal of Substance Abuse Treatment, 96, 82–91. https://doi.org/10.1016/j.jsat.2018.10.010
SAMHSA: Substance Abuse and Mental Health Services Administration Center for Substance Abuse Treatment. (2007). Family-Centered Treatment for Women With Substance Use Disorders - History, Key Elements, and Challenges. Retrieved from https://www.samhsa.gov/sites/default/files/family_treatment_paper508v.pdf
Schindler, A. (2019). Attachment and substance use disorders—Theoretical models, empirical evidence, and implications for treatment. Frontiers in Psychiatry, 10(727). https://www.frontiersin.org/articles/10.3389/fpsyt.2019.00727/full
Szapocznik, J., Zarate, M., Duff, J., et Muir, J. (2013). Brief strategic family therapy: Engaging drug using/problem behavior adolescents and their families into treatment. Social Work and Public Health, 28(3–4), 206–23. https://doi.org/10.1080/19371918.2013.774666
Vancouver Coastal Health. (2018). Response to the opioid overdose crisis in Vancouver Coastal Health. http://www.vch.ca/Documents/CMHO-report.pdf
Waterloo Region Integrated Drugs Strategy Special Committee on Opioid Response. (2018). Waterloo Region opioid response plan.
Werner, D., Young, N. K., Dennis, K., et Amatetti, S. (2007). Family-centered treatment for women with substance use disorders—History, key elements, and challenges. Substance Abuse and Mental Health Services Administration Center for Substance Abuse Treatment. https://www.samhsa.gov/sites/default/files/family_treatment_paper508v.pdf