Objectifs d’apprentissage
À la fin de ce sujet, l’étudiant devrait être en mesure de :
- Faire la distinction entre les inégalités en matière de santé et les iniquités en matière de santé.
- Définir les formes d’inégalités en matière de santé découlant des traumatismes et de la violence.
- Définir les formes d’inégalités en matière de santé découlant du racisme.
- Définir les formes d’inégalités en matière de santé découlant de la marginalisation.
- Définir les formes d’inégalités en matière de santé découlant de la stigmatisation.
- Comprendre la nature envahissante de ces inégalités dans notre société.
Concepts clés
- Bien que distincts, l’inégalité en santé et l’iniquité en santé sont des concepts interreliés et entremêlés.
- Les traumatismes et la violence créent des iniquités de santé disproportionnées, notamment envers les enfants, les femmes, les Noirs, les Autochtones et les autres personnes de couleur.
- Les traumatismes et la violence sont incrustés dans de vastes structures, comme le système de santé, et peuvent reproduire des conditions oppressives et des expériences de victimisation et d’oppression.
- La stigmatisation est un obstacle qui peut empêcher une personne de demander de l’aide, influencer la qualité des soins reçus et aggraver la marginalisation de certains groupes.
- Il est prouvé que les soins de santé axés sur l’équité améliorent les résultats de santé dans un contexte de soins primaires.
Différence entre l’inégalité en santé et l’iniquité en santé
Définition
- Inégalité en santé
- La notion d’inégalité en santé se rapporte globalement à des différences constatées dans la santé des personnes ou groupes de personnes. Tout aspect mesurable de la santé qui varie selon les personnes ou des groupes socialement pertinents peut être qualifié d’inégalité en santé.
- Iniquité en santé
- Une iniquité en santé représente un type précis d’inégalité en santé qui dénote une différence injuste dans la santé. Selon une définition commune, lorsque des différences dans la santé sont évitables et superflues, il est injuste de leur permettre de persister.
Les iniquités en santé sont enracinées dans les injustices sociales et les différences systémiques en santé qui émanent de conditions sociales et économiques défavorables à certains groupes, qui engendrent des différences évitables dans la santé.
REMARQUE : Les iniquités en santé ne sont pas le résultat du hasard, ni aléatoires. Les iniquités en santé sont souvent établies socialement par de circonstances hors du contrôle de l’individu.
Les efforts d’équité en santé concentrent l’attention sur les politiques qui influencent les résultats pour la santé et la distribution des ressources ainsi que d’autres processus à l’origine d’un type particulier d’inégalité en santé, c’est-à-dire une inégalité systématique en santé (ou de ses déterminants sociaux) entre des groupes sociaux plus ou moins favorisés.
Les notions d’iniquité en santé et d’inégalité en santé s’entremêlent. L’équité en santé se rapporte à une justice sociale en cette matière (c.-à-d., qu’on ne refuse à personne la possibilité d’être en santé parce qu’elle fait partie d’un groupe historiquement désavantagé sur le plan économique et social).
Une plus grande équité est possible grâce à l’amélioration sélective de la santé des groupes économiquement ou socialement défavorisés, et non en détériorant celle des groupes favorisés.
Iniquité en santé et traumatismes
L’enfance
Selon les auteurs de l’étude Adverse Childhood Exposures (ACE) (Centers for Disease Control and Prevention, n.d.), les adultes qui ont vécu une proportion élevée de traumatismes à l’enfance sont davantage susceptibles de souffrir d’obésité, de tabagisme, de maladies cardiaques, d’alcoolisme, de dépression et de consommation de drogues illégales. En fait, les personnes ayant vécu des traumatismes à l’enfance risquent neuf fois plus de consommer des drogues.
Take a moment to review the What Are ACEs? (PDF) infographic from the Center on the Developing Child at Harvard University:
Écoutez le Dr Gabor Mate parler du lien entre les traumatismes à l’enfance et la dépendance (en anglais seulement)
(After Skool, 2021)
Femmes
Selon une étude menée par le Centre of Excellence for Women’s Health de la Colombie-Britannique (Morrow, 2002), les prestataires de soins de santé et de services sociaux, y compris les professionnels de la santé mentale, minimisent le rôle considérable de la violence et des traumatismes. Par conséquent, les femmes qui participaient à l’étude ont reçu un service inéquitable.
- Parmi ses principales conclusions, l’étude a relevé que les prestataires de soins de santé et de services sociaux considéraient la violence et les traumatismes comme des éléments distincts de l’usage de substances et de la maladie mentale.

courtneyk/iStock
Plusieurs études ont démontré des liens entre les traumatismes et l’usage de substances et laissent entendre que l’usage de substances chez les femmes est possiblement une tentative d’automédication des symptômes psychologiques à la suite de tels traumatismes.
Les femmes ayant un historique d’abus répétés risquent davantage de souffrir de sans-abrisme, de dépendance et de maladie mentale, ce qui augmente leur risque d’être abusées sexuellement et physiquement. Ainsi, le sans-abrisme, l’usage de substances et le diagnostic de maladie mentale sont à la fois des résultats de l’abus et des facteurs de risque d’autres abus.
La vidéo suivante décrit les répercussions des traumatismes, de la violence et de l’abus sur la santé (Brigham and Women’s Hospital, 2017) (en anglais seulement) :
REMARQUE : Des recherches canadiennes ont démontré que jusqu’à 90 % des femmes traitées pour l’usage de substances ont subi un traumatisme (Jean Tweed Centre, 2013).
Iniquité en santé et race
L’influence du racisme sur les déterminants sociaux de la santé – Le cadre de la Boston Public Health Commission pour mieux comprendre les iniquités en matière de santé
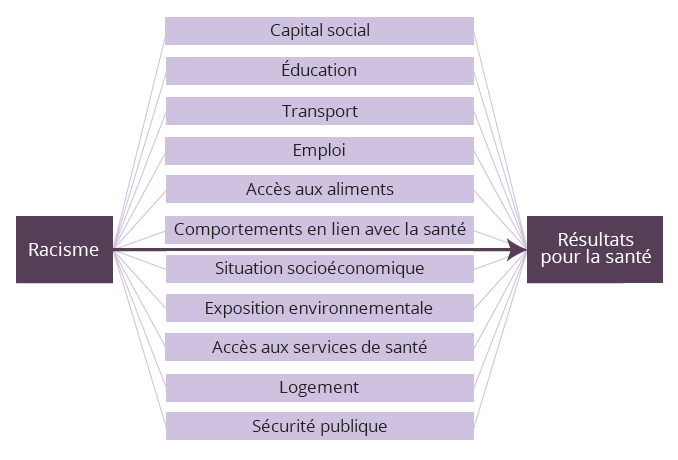
Le racisme influence directement les résultats pour la santé tout en ayant également un impact sur tous les déterminants sociaux de la santé : le capital social, l’instruction, le transport, l’emploi, l’accès à l’alimentation, les comportements liés à la santé, le statut socioéconomique, l’exposition environnementale, l’accès aux services de santé, le logement et la sécurité publique.
Adapté de Boston Public Health Commission. (2020). Racial justice and health equity. [Online Image]. Boston Public Health Commission. https://www.bphc.org/whatwedo/racialjusticeandhealthequity/Pages/Racial-Justice-and-Health-Equity-Framework.aspx
La figure ci-haut illustre l’influence distincte du racisme sur tous les déterminants sociaux de la santé, ayant en soi des conséquences néfastes sur la santé. Au moment de considérer la contribution des facteurs soulignés dans l’image aux iniquités en santé, il importe de comprendre l’impact de la race sur les expériences des individus et des communautés.

Alessandro Biascioli/iStock
Les iniquités sociales, comme la pauvreté, la ségrégation et le manque d’occasions d’éducation et d’emploi, trouvent leur origine dans des lois, des politiques et des pratiques discriminatoires qui ont historiquement refusé aux personnes de couleur le droit de gagner un revenu, de posséder des biens et d’accumuler des richesses.
Des études ont démontré à répétition que les groupes diversifiés sur le plan racial et culturel sont souvent moins satisfaits de la qualité des soins reçus ou hésitent à accéder aux services de santé. En découle un sous-diagnostic des maladies, un manque de soins et des problèmes de santé.

Selon une étude canadienne (Across Boundaries, 1997), nombre d’individus racialisés n’accèdent pas aux services de santé parce qu’ils se méfient de recevoir des services qui s’inscrivent dans un cadre euro-occidental, qu’ils considèrent comme étant en rupture culturelle avec leurs valeurs, leurs traditions et leurs pratiques.
« L’équité ne sera pas atteinte en traitant tout le monde de manière égale, mais en traitant chacun à la juste hauteur de sa situation. »
Soins de santé axés sur l’équité
Les approches axées sur l’équité peuvent s’appliquer à différents niveaux, notamment dans les services de santé; des études antérieures et actuelles sur les soins de santé primaires (Browne et al., 2015; Wallace et al., 2018) ont par ailleurs établi un lien entre ces approches et d’importants résultats de santé, dont une amélioration de la qualité de vie, une diminution de la douleur chronique et une atténuation à long terme des symptômes de dépression et de stress post-traumatique.
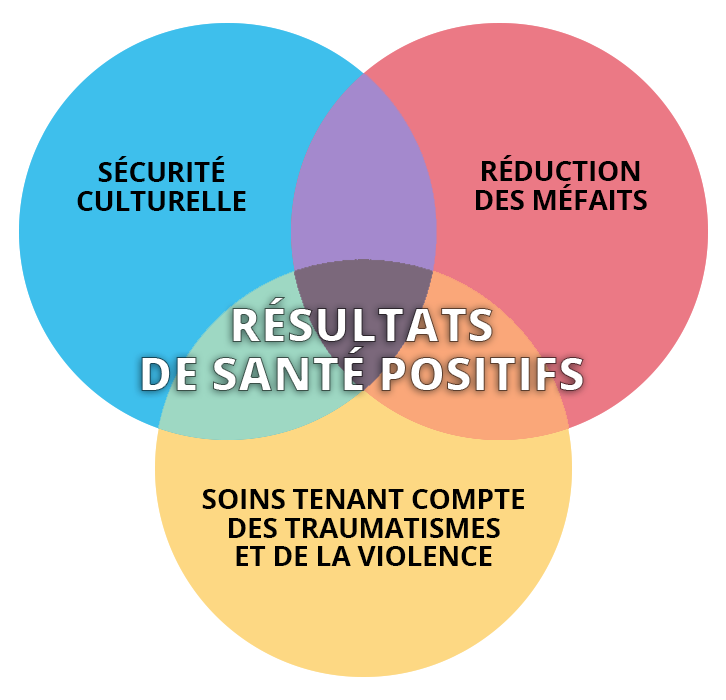
Les approches axées sur l’équité comportent trois « aspects clés » entrecroisés, qui ont présenté des résultats positifs.
© Course Author(s) and University of Waterloo
Iniquité en santé et marginalisation
Définition
- Le terme marginalisation
- se rapporte au processus de mise en périphérie de groupes ou de personnes en fonction de leur identité, de leurs associations, de leurs expériences, de leur environnement ou d’autres caractéristiques.

ismagilov/iStock
Faire partie d’un groupe marginalisé prive d’un certain accès à l’ensemble de la société, ce qui se reflète dans toutes les facettes de la vie, dont les résultats de santé. En fin de compte, la marginalisation est un processus sociologique où des groupes sont rejetés de la société, ce qui affecte tous les aspects de leur existence.
Les obstacles ainsi créés se présentent comme des processus systémiques ou structuraux qui éloignent les personnes marginalisées d’une contribution économique, sociopolitique et culturelle (dominante). De fait, les groupes marginalisés se trouvent en position désavantageuse dans la société, dont ils sont exclus. Le rejet de la société survient à travers diverses idéologies :
- le racisme;
- le classisme;
- le colonialisme.
Ces idéologies sont perpétuées par les préjugés aveugles et la stigmatisation souvent incrustés dans les systèmes et les politiques.
Les effets de la marginalisation sont très vastes et contribuent tôt ou tard à la vulnérabilité des personnes marginalisées. Les effets comprennent :
- la ségrégation résidentielle;
- l’incarcération massive;
- l’iniquité salariale et le taux de chômage;
- l’absence d’accès aux soins de santé et aux services sociaux.
La marginalisation, ainsi que l’exclusion qui en découle, contribue par plusieurs mécanismes à l’obtention de mauvais résultats de santé :
- Les effets systémiques d’un accès limité à l’emploi et aux services de santé, d’une rémunération inéquitable et d’une situation géographique défavorable contribuent au manque d’accès aux soins tout en augmentant la vulnérabilité à la morbidité et à la maladie.
- La stigmatisation des personnes marginalisées nuit à la qualité des soins qu’elles reçoivent.
- La marginalisation place ces personnes en mauvaise posture sociale; elles risquent fortement d’avoir des problèmes de santé et sont aussi les moins bien équipées pour y faire face.
Ces problèmes de santé découlent d’iniquités flagrantes entre les groupes marginalisés et la population dominante.

- Par exemple, aux États-Unis, les Noirs d’origine non hispanique présentent le plus haut taux mortalité liée aux maladies cardiovasculaires, malgré qu’ils représentent une faible proportion de la population.
- Les Canadiens d’origine sud-asiatique sont 2.3 fois plus susceptibles que les Canadiens de race blanche de souffrir du diabète (Sohal, 2008).
- Les Canadiennes ont un taux de prévalence de l’arthrite 50 % plus élevé que les Canadiens (Badley et Kasman, 2004).
REMARQUE : Le risque d’avoir des problèmes de santé et de consommer des drogues augmente avec le nombre d’identités marginalisées qui s’entrecroisent.
Inégalités, marginalisation et Peuples autochtones du Canada
Des études démontrent clairement un lien entre les inégalités sociales créées par le colonialisme et le néocolonialisme et l’apparition subséquente de maladie, d’incapacité, de violence et de décès précoce auxquels font face les peuples autochtones du Canada. Le colonialisme et le néocolonialisme affectent la santé des peuples autochtones en créant des inégalités sociales, politiques et économiques qui transforment l’infrastructure de la prestation des soins de santé et de services sociaux.
Les peuples autochtones se trouvent ainsi dans une catégorie socialement construite où ils sont marginalisés de leur propre culture tout en demeurant à l’écart de la culture dominante. Comme des études l’établissent désormais, une telle marginalisation et exclusion de la société ont des répercussions encore plus négatives sur la santé, en raison du stress accru par la vie dans des milieux racialisés et oppressifs.
- À titre d’exemple, certaines études menées auprès de jeunes Autochtones ont démontré un lien entre l’usage accru d’alcool et de drogues et le sentiment d’exclusion sociale.
Pour connaître les répercussions de la violence structurelle sur la santé des peuples autochtones, regardez cette vidéo sur la santé des Autochtones au Canada, dans le cadre de la série Demystifying Medicine de la McMaster University (en anglais seulement) :
Iniquité en santé et stigmatisation
La stigmatisation est un déterminant de la santé significatif et aussi une cause importante d’inégalités en santé. La stigmatisation commence lorsqu’on étiquette les différences et impose des stéréotypes négatifs à des personnes, créant ainsi une distinction entre « eux » et « nous ». Les personnes qui sont stigmatisées sont dévaluées et font l’objet de discrimination, ce qui correspond à un traitement injuste. Cette injustice peut ensuite entraîner un désavantage ainsi que des résultats sociaux et de santé inéquitables. La stigmatisation survient :
- dans les institutions (p. ex., dans les organisations de soins de santé),
- au niveau de la population (p. ex., dans les normes et les valeurs),
- dans le cadre de relations interpersonnelles (p. ex., mauvais traitement), et
- à l’interne (p. ex., l’estime de soi et la valeur personnelle que l’on s’accorde).
La stigmatisation peut cibler différentes identités, caractéristiques, attitudes, pratiques et conditions de santé. Par exemple, la stigmatisation peut être fondée sur :
- la race,
- le genre et l’identité sexuelle,
- l’orientation sexuelle,
- la langue,
- l’âge,
- la consommation de substances,
- la capacité, et
- la classe sociale.
Selon une étude sur les identités stigmatisées les expériences de stigmatisation laissent présager une santé physique relativement fragile (p. ex., facteurs de risque associés aux maladies cardiovasculaires, divers troubles physiques, autoévaluation de la santé), ainsi que des résultats de santé mentale positifs (p. ex., estime de soi, satisfaction à l’égard de la vie, bien-être) et négatifs (p. ex., dépression, anxiété, affect négatif).
Les effets de la stigmatisation sur la santé se traduisent par une gamme de processus psychosociaux, dont l’épuisement des ressources personnelles et matérielles, l’augmentation du stress ainsi que des formes inadaptées de maîtrise des émotions et de mécanismes d’adaptation, y compris l’usage de substances.
La stigmatisation fondée sur les problèmes de santé comprend notamment :
- l’obésité,
- les troubles liés à l’usage de substances,
- la santé mentale,
- la démence,
- la tuberculose et
- l’infection au VIH.
Lorsque ces stigmates se croisent, ils peuvent exacerber des résultats de santé négatifs.
La stigmatisation : phénomène structurel
La stigmatisation peut profiter aux détenteurs de pouvoir de plusieurs façons :
- En gardant les personnes « de leurs côtés », c’est-à-dire, en appliquant des normes et des valeurs sociales privilégiées.
- En gardant les personnes « au bas » de l’échelle, ce qui maintient l’avantage d’un groupe donné dans la société.
- En tenant les personnes « à l’écart », afin d’éviter une maladie ou une menace perçue.
Agence de la santé publique du Canada, 2019.
La figure Modèle des voies de stigmatisation menant vers les résultats de santé ci-dessous illustre les causes fondamentales de la stigmatisation, les différentes formes par lesquelles elle se manifeste et les mécanismes par lesquels elle perpétue les iniquités qu’elle crée au sein de la population canadienne.
Le modèle a été conçu pour intégrer le prisme de l’intersectionnalité comme façon globale de considérer la stigmatisation. Le but du modèle est de déterminer et de mettre en évidence la manière dont la stigmatisation est perpétuée par la répartition inégale du pouvoir, l’iniquité en santé et l’impact de la colonisation parmi d’autres influences sociales et culturelles. Un point important du modèle est la fluidité de cette stigmatisation, qui recoupe et transcende l’expérience individuelle avec celle des communautés, des institutions, des systèmes et de la société. Il est important d’examiner la stigmatisation de cette façon pour éviter de négliger les manières nuancées dont elle se produit en lien avec certains groupes.
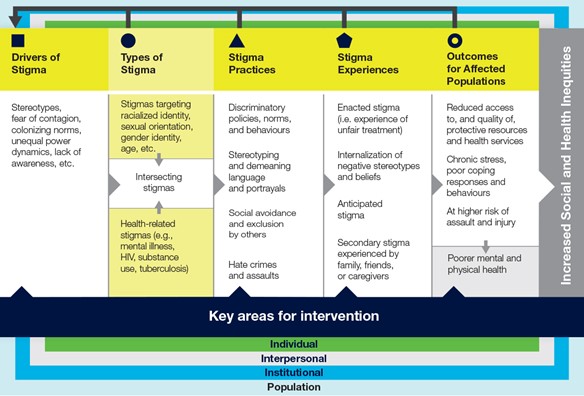
Agence de la santé publique du Canada, 2019. Lutte contre la stigmatisation : vers un système de santé plus inclusif. Rapport de l’administratrice en chef de la santé publique sur l’état de la santé publique au Canada, 2019 https://www.canada.ca/content/dam/phac-aspc/documents/corporate/publications/chief-public-health-officer-reports-state-public-health-canada/addressing-stigma-what-we-heard/stigma-eng.pdf
Modèle des voies de la stigmatisation menant aux résultats de santé, de gauche (vecteurs de stigmatisation) à droite (résultats pour les populations touchées). Chaque section (par exemple, les vecteurs de stigmatisation) informe l’élément suivant pour illustrer comment la stigmatisation est stratifiée, multidimensionnelle et intersectionnelle. Les chercheurs qui ont développé le modèle expliquent que « [Traduction]... l’application du modèle à une stigmatisation particulière offre un moyen de comprendre comment certains facteurs conduisent au marquage et à l’étiquetage de groupes ciblés. Une fois marqués, les gens deviennent vulnérables à une variété de pratiques stigmatisantes et d’actions discriminatoires de la part d’autres personnes et institutions ainsi que de la société en général. La stigmatisation peut alors entraîner des problèmes de santé pour les individus et des iniquités accrues pour les populations » (Stangl et al., 2019).
Questions
References
Across Boundaries. (1997). A guide to anti-racism organizational change in the health and mental health sector.
After Skool (2021, Jan 19). How Childhood Trauma Leads to Addiction – Gabor Maté. YouTube. https://youtu.be/BVg2bfqblGI
Boston Public Health Commission. (2020). Racial justice and health equity. https://www.bphc.org/whatwedo/racialjusticeandhealthequity/Pages/rjhe-home.aspx
Braveman, P. (2014). What are health disparities and health equity? We need to be clear. Public Health Reports, 129(Suppl. 2), 5–8. https://doi.org/10.1177/00333549141291S203
Browne, A., Varcoe, C. M., Ford-Gilboe, M., Wathen, N., & Equip Research Team. (2015). EQUIP health care: A multi-component Intervention to enhance equity in primary health care settings. International Journal for Equity in Health, 14, 152. https://doi.org/10.1186/s12939-015-0271-y
Browne, A., Varcoe, C., Ford-Gilboe, M., Wathen, N. C., Smye, V., Jackson, B., Wallace, B., Pauly, B., Herbert, C., Wong, S., & Blanchet-Garneau, A. (2018). Disruption as opportunity: Impacts of an organizational-level health equity intervention in primary care clinics. International Journal for Equity in Health, 17, 154. https://doi.org/10.1186/s12939-018-0820-2
Centers for Disease Control and Prevention. (n.d.). About the CDC-Kaiser Permanente adverse childhood experiences (ACE) study. https://www.cdc.gov/violenceprevention/aces/about.html
Eby, D. K. (2018). Customer-ownership in equity-oriented health care. Milbank Quarterly, 96. https://www.milbank.org/quarterly/articles/customer-ownership-in-equity-oriented-health-care/
Ford-Gilboe, M., Wathen, N., Varcoe, C. M., Herbert, C., Jackson, B., Lavoie, J., Pauly, B., Perrin, N., Smye, V., Wallace, B., Wong, S., Browne, A. J., & EQUIP Research Team. (2018). How equity-oriented health care impacts health: Key mechanisms and implications for primary care practice and policy. Milbank Quarterly, 96(4), 635–671. https://doi.org/10.1111/1468-0009.12349.
Inglis, G., McHardy, F., Sosu, E., McAteer, J., & Biggs, H. (2019). Health inequality implications from a qualitative study of experiences of poverty stigma in Scotland. Social Science & Medicine, 232, 43–49.
Jean Tweed Centre. (2013). Trauma matters: Guidelines for trauma-informed practices in women’s substance use services. http://jeantweed.com/wp-content/themes/JTC/pdfs/Trauma%20Matters%20online%20version%20August%202013.pdf
Mereish, E. H., & Bradford, J. B. (2014). Intersecting identities and substance use problems: Sexual orientation, gender, race, and lifetime substance use problems. Journal of Studies on Alcohol and Drugs, 75(1), 179–188. https://doi.org/10.15288/jsad.2014.75.179
Milken Institute School of Public Health. (2020). What’s the difference between health equity and health equality? George Washington University. https://publichealthonline.gwu.edu/blog/equity-vs-equality/
Mikhail, J., Nemeth, L., Mueller, M., Pope, C., NeSmith, E. (2018). The social determinants of trauma: A trauma disparities scoping review and framework. Journal of Trauma Nursing, 25(5), 266–281. https://doi.org/10.1097/JTN.0000000000000388
Morrow, M. (2002). Violence and trauma in the lives of women with serious mental illness: Current practices in service provisions in British Columbia. BC Centre of Excellence for Women’s Health. https://bccewh.bc.ca/wp-content/uploads/2012/05/2002_Violence-and-Trauma-in-the-Lives-of-Women-with-Mental-Illness.pdf
Public Health Agency of Canada. (2019). Addressing stigma: Toward a more inclusive health system—The chief public health officer's report on the state of public health in Canada. https://www.canada.ca/en/public-health/corporate/publications/chief-public-health-officer-reports-state-public-health-canada/addressing-stigma-toward-more-inclusive-health-system.html
Reading, C. L., & Wien, F. (2009). Health inequities and social determinants of Aboriginal Peoples health. National Collaborating Centre for Aboriginal Health. https://www.ccnsa-nccah.ca/docs/determinants/RPT-HealthInequalities-Reading-Wien-EN.pdf
Stangl, A.L., Earnshaw, V.A., Logie, C.H. Brakel, W., Simbayi, L.C. et al. (2019). The Health Stigma and Discrimination Framework: A global, crosscutting framework to inform research, intervention development, and policy on health-related stigmas. BMC Medicine, 17(31) https://doi.org/10.1186/s12916-019-1271-3
Wyatt, R., Laderman, M., Botwinick, L., & Mate, K. (2016). Achieving health equity: A guide for health care organizations [White paper]. Institute for Healthcare Improvement. http://www.ihi.org/resources/Pages/IHIWhitePapers/Achieving-Health-Equity.aspx