Objectifs d’apprentissage
À la fin de ce sujet, l’étudiant devrait être capable de :
- Décrire les services de réduction des méfaits disponibles au Canada pour les personnes qui font l’usage d’opioïdes ou qui ont un trouble lié à l’utilisation d’opioïdes.
- Expliquer l’objectif et le fonctionnement des sites d’utilisation supervisée.
- Décrire les objectifs et les résultats des programmes d’échange de seringues.
Concepts clés
- Les sites d’utilisation supervisée offrent un espace sécuritaire, des sources de soutien, du matériel et des ressources aux personnes qui font l’usage de drogues.
- Les programmes de distribution et d’échange de seringues fournissent des seringues stériles et du matériel connexe, de l’éducation et des ressources aux personnes qui font l’usage de drogues par injection afin de prévenir la réutilisation et le partage de seringues, ainsi que la transmission de maladies infectieuses, dont le VIH et l’hépatite C.
- Les trousses de naloxone servent à renverser la dépression respiratoire induite par les opioïdes.
Sites d’utilisation supervisée
Un site d’utilisation supervisée est un service de santé qui fournit du matériel stérile d’injection, ainsi qu’une installation conçue pour l’injection de substances préalablement obtenues et habituellement non réglementées, où du personnel formé accompagne les utilisateurs et traite les problèmes de santé, comme les surdoses. Voici quelques services additionnels pouvant être offerts à de tels endroits :
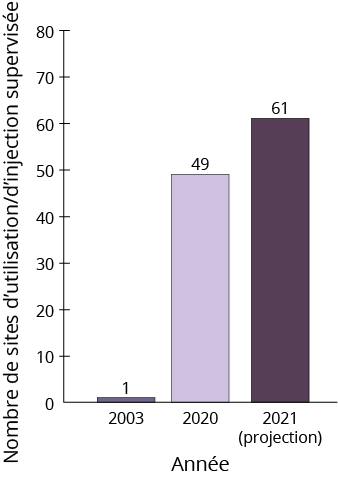
© Auteur(s) du cours et University of Waterloo
- utilisation supervisée de drogues non injectables, y compris celles inhalées;
- administration de substances assistée par les pairs;
- technologies d’analyse des drogues;
- distribution de naloxone; et
- orientation vers d’autres ressources, dont des programmes de traitement en matière d’utilisation de drogues.
Le premier site d’injection supervisée du Canada, InSite, a été créé en 2003 à Vancouver. Devant la hausse des surdoses et des décès liés aux opioïdes au milieu des années 2010, des appels ont été lancés pour l’établissement de nouveaux sites d’utilisation/d’injection supervisée.
- En janvier 2020, 49 sites étaient en opération au Canada et 12 autres se trouvaient à différents points du processus d’évaluation.
L’expression site de prévention des surdoses est souvent utilisée pour décrire des services temporaires, qui peuvent être sanctionnés (c.-à-d. approuvés) ou non par les autorités régionales ou municipales.
- Depuis janvier 2020, les sites canadiens d’injection supervisée ne comptaient aucun décès par surdose.
- Au Canada, la plupart des études sur les sites d’utilisation supervisée portent sur leur mandat principal de réduction des méfaits; les données probantes quant aux résultats dépassant ce mandat, comme l’orientation vers un traitement, sont mitigées.
- À ce jour, aucune donnée probante n’indique que ces sites causent une augmentation des crimes liés aux drogues; cependant, les études sont limitées.
Programmes d’échange de seringues (PES)/de distribution
Les programmes d’échange et de distribution de seringues permettent d’offrir des seringues propres aux personnes qui font l’usage de drogues; elles visent principalement à prévenir le partage de seringues et le risque subséquent de transmission de l’hépatite C et du VIH.

Inna Luzan/iStock
- Ces programmes permettent aussi d’échanger des seringues usagées, qui sont ensuite éliminées de façon sécuritaire.
- Les PES sont considérés comme l’une des interventions de santé publique les plus rentables (Wilson et al., 2015).
- Bien des programmes d’échange/de distribution de seringues offrent également des tests de dépistage du VIH gratuits, du counseling et du soutien, ainsi que de l’orientation vers des organismes de soins de santé et de services sociaux.
- Les recommandations de pratiques exemplaires relèvent l’importance, pour les PES, de trouver un équilibre entre offrir des services directs de soins primaires et aider leurs clients à accéder à d’autres services communautaires (comité BC Harm Reduction Strategies and Services [BCHRSS], 2008).
Données probantes sur l’efficacité des PES

Au Canada, les auteurs d’une étude ont constaté qu’après la fermeture de cliniques d’échange de seringues à Victoria, la prévalence du partage de seringues était significativement plus élevée (23 %) qu’à Vancouver (8 %), où de telles cliniques étaient encore ouvertes (Ivsins et. al, 2010).
Les méta-analyses et les études mesurant l’efficacité des cliniques d’échange de seringues n’enregistrent habituellement pas de hausses de transmission du VIH positif ni de l’hépatite C (Mir et al., 2010), mais :
- ces programmes sont souvent conçus pour accompagner des personnes déjà à haut risque d’infection avant de participer à un programme;
- il est difficile d’isoler l’effet des programmes d’échange et de distribution de seringues des autres interventions de réduction des méfaits et de traitement;
- des défis méthodologiques et la mauvaise qualité des données compliquent l’établissement de conclusions; et
- l’efficacité des programmes peut varier d’un programme et d’un territoire à l’autre.
Voici quelques pratiques exemplaires recommandées pour les PES :
- offrir divers types d’aiguilles et de seringues (c.-à-d. calibre, taille et marque);
- éduquer les clients de l’utilisation et de l’élimination adéquates des seringues;
- fournir des trousses d’injection sécuritaires préemballées (aiguilles/seringues, contenants de dilution et de chauffage, filtres, acide ascorbique au besoin, eau stérile pour l’injection, tampons d’alcool, garrots, condoms et lubrifiant) (Groupe de travail sur les pratiques exemplaires pour les programmes de réduction des méfaits au Canada, 2013).
Voici quelques avantages des programmes d’échange et de distribution de seringues :
- offre de ressources en matière de réduction des méfaits fondées sur des données probantes, de matériel adéquat et de renseignements sur les procédures sécuritaires d’injection aux personnes qui font l’usage de drogues;
- baisse significative du partage et de la réutilisation de matériel parmi les clients;
- offre de ressources, de documentation et d’information en matière de santé; et
- pratiques sécuritaires recommandées aux clients en matière de sexualité et d’utilisation de drogues.
Pour plus d’information sur le point de vue autochtone en matière de réduction des méfaits, consultez le Indicateur 4E.
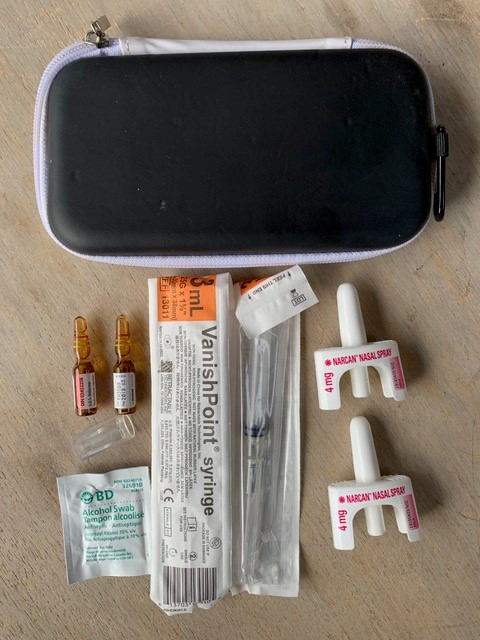
Trousses de naloxone
© Michael Beazely
Les trousses de naloxone comprennent habituellement :
- un contenant rigide;
- au moins deux doses de naloxone :
- un vaporisateur nasal Narcan® (4 mg/0,1 mL); OU
- des ampoules ou flacons de 1 mL de chlorhydrate de naloxone à 0,4 mg/mL, pour injection intramusculaire;
- un masque respiratoire d’urgence;
- des gants sans latex;
- une carte d’attestation de formation et/ou un feuillet d’instructions;
- des tampons d’alcool (pour l’administration de naloxone par injection);
- deux seringues sécuritaires, de calibre 25, 1 pouce (2,5 cm) de longueur (pour l’administration de naloxone par injection); et
- un dispositif d’ouverture des ampoules (pour l’administration de naloxone par injection).
Selon les endroits, on peut obtenir des trousses de naloxone (gratuites, souvent sans nécessiter de carte d’assurance maladie) dans les pharmacies, les organismes de santé publique, les sites de prévention des surdoses et d’autres services de proximité.
Pour plus d’information à propos des trousses de naloxone, voir le Module 8, Indicateur E.
Programmes efficaces de réduction des méfa
Selon Strike et al. (2013), les programmes de réduction des méfaits les plus efficaces sont ceux qui :
- sont mis en place rapidement pour répondre à un besoin de la collectivité;
- offrent une gamme complète de services souples et bien coordonnés;
- impliquent la collectivité dans la planification et la mise en œuvre;
- évaluent continuellement les besoins de la collectivité de manière à les comprendre;
- offrent des services à plusieurs endroits et à différentes heures d’ouverture;
- fournissent une aide communautaire aux personnes qui font l’usage de drogues, et ce, là où elles vivent et consomment ou achètent leurs drogues;
- font preuve de respect envers les personnes qui font l’usage de drogues et leur famille, et s’assurent que tous sont traités avec dignité et dans le respect des caractéristiques fondées sur la culture, la race, l’ethnie et le genre;
- fournissent du matériel d’injection stérile facile d’accès afin d’en réduire la réutilisation;
- éduquent les personnes qui font l’usage de drogues par injection quant aux risques et aux services permettant de réduire ces risques;
- sont durables;
- offrent un environnement politique solidaire, c.-à-d. soutenu par les paliers de gouvernement municipal, régional, provincial ou territorial, et fédéral; et
- s’adressent particulièrement aux personnes qui font l’usage de drogues et sont porteuses du VIH, ainsi qu’à leurs partenaires sexuels.
Les programmes d’échange de seringues et le traitement de substitution des opioïdes sont des types de services de réduction des méfaits pouvant être combinés à d’autres thérapies afin de soutenir les personnes qui utilisent des drogues par injection.
- Les approches combinées de réduction des méfaits sont possiblement plus efficaces et rentables (Craig, 2014).
En plus du traitement d’entretien aux opioïdes, un continuum de soins devrait comprendre d’autres services pour répondre aux besoins des personnes à différentes étapes de la réduction de l’utilisation des opioïdes, comme :
- la diminution progressive de la dose;
- les approches fondées sur la désintoxication; et
- les approches fondées sur l’abstinence.
Questions portant à la réflexion
Après avoir parcouru ce contenu, portez attention aux scénarios qui suivent :
Quels services de réduction des méfaits sont offerts dans votre communauté?
Où pouvez-vous vous procurer une trousse de naloxone?
Où sont situées les ressources offrant du soutien?
Quelles sont leurs heures d’ouverture?
En apprenant à connaître les services de votre localité, vous serez mieux équipé pour appliquer les stratégies de réduction des méfaits lorsque nécessaire.
Références
BC Harm Reduction Strategies and Services Committee. (2008). Best practices for British Columbia’s harm reduction supply distribution program. http://www.bccdc.ca/resource-gallery/Documents/Guidelines%20and%20Forms/Guidelines%20and%20Manuals/Epid/Other/BestPractices.pdf
Cornish, R., Macleod, J., Strang, J., Vickerman, P. et Hickman, M. (2010). Risk of death during and after opiate substitution treatment in primary care: prospective observational study in UK General Practice Research Database. BMJ, 341, p. c5475.
Craig, A. P., Thein, H. H., Zhang, L., Gray, R. T., Henderson, K., Wilson, D., Gorgens, M. et Wilson, D. P. (2014). Spending of HIV resources in Asia and Eastern Europe: Systematic review reveals the need to shift funding allocations towards priority populations. Journal of the International AIDS Society, 17(1), p. 18822.
Ivsins, A., Chow, C., Marsh, D., Macdonald, S., Stockwell, T. et Vallance, K. (2010). Drug use trends in Victoria and Vancouver, and changes in injection drug use after the closure of Victoria’s fixed site needle exchange. Centre for Addictions Research of BC.
Kennedy, M. C., Karamouzian, M. et Kerr, T. (2017). Public health and public order outcomes associated with supervised drug consumption facilities: A systematic Review. Current HIV/AIDS Reports, 14, pp. 161–183.
Mir, M. U., Akhtar, F., Zhang, M., Thomas, N. J. et Shao, H. (2018). A meta-analysis of the association between needle exchange programs and HIV seroconversion among injection drug users. Cureus, 10(9), p. e3328.
Platt, L., Minozzi, S., Reed, J., Vickerman, P., Hagan, H., French, C., Jordan, A., Degenhardt, L., Hope, V., Hutchinson, S., Maher, L., Palmateer, N., Taylor, N., Bruneau, J. et Hickman, M. (2017). Needle syringe programmes and opioid substitution therapy for preventing hepatitis C transmission in people who inject drugs. Cochrane Database of Systematic Reviews, 9, article CD012021.
Santé Canada. (2020a). Explication des sites et des services de consommation supervisée. https://www.canada.ca/fr/sante-canada/services/dependance-aux-drogues/sites-consommation-supervisee/precisions.html
Santé Canada. (2020b). Sites de consommation supervisée : statut des demandes. https://www.canada.ca/fr/sante-canada/services/dependance-aux-drogues/sites-consommation-supervisee/statut-demandes.html
Stoicescu, C. (2012). The global state of harm reduction 2012: Towards an integrated response. Harm Reduction International.
Strike, C., Hopkins, S., Watson, T. M., Gohil, H., Leece, P., Young, S., Buxton, J., Challacombe, L., Demel, G., Heywood, D., Lampkin, H., Leonard, L., Lebounga Vouma, J., Lockie, L., Millson, P., Morissette, C., Nielsen, D., Petersen, D., Temis, D. et Zurba, N. (2013). Best practice recommendations for Canadian harm reduction programs that provide service to people who use drugs and are at risk for HIV, HCV, and other harms: Part 1. Working Group on Best Practice for Harm Reduction Programs in Canada.
Wilson, D. P., Donald, B., Shattock, A. J., Wilson, D. et Fraser-Hurt, N. (2015). The cost-effectiveness of harm reduction. International Journal of Drug Policy, 26, pp. S5–S11.
Working Group on Best Practice for Harm Reduction Programs in Canada. (2013). Best practice recommendations. https://www.catie.ca/sites/default/files/best-practices-slides.pdf